Почему появляются красные пятна на лице?
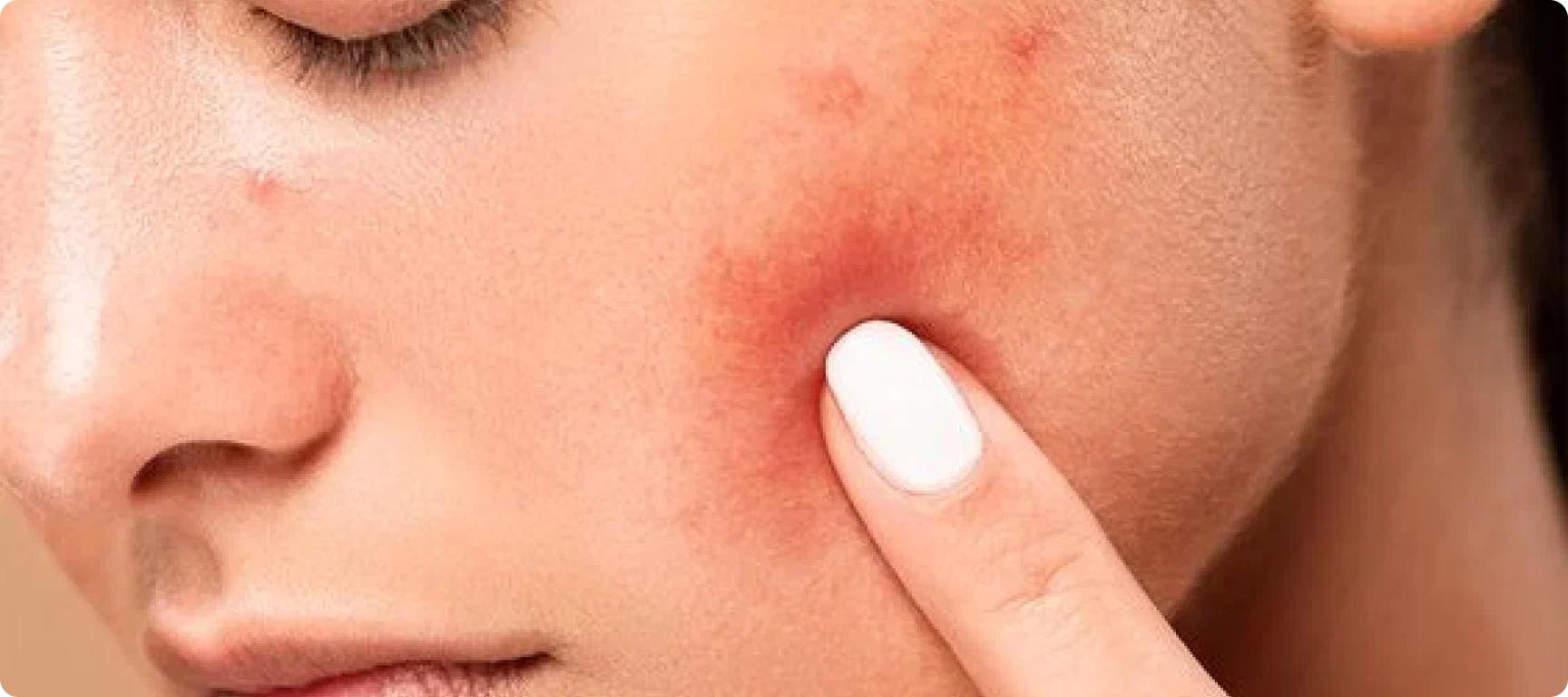
Также красные пятна могут быть проявлением дерматита. В соответствии с причиной возникновения у него есть несколько видов:
— Себорейный дерматит. Кожное заболевание, при котором меняется состав и количество кожного сала, нарушаются барьерные функции кожи. Поражаются участки тела, богатые сальными железами: кожа волосистой части головы, лица, верхней части туловища. Они могут шелушиться, сопровождаться умеренным зудом и чесаться. Еще при этом заболевании появляются высыпания в виде красных пятен, которые покрываются маленькими желтоватыми чешуйками.
— Атопический дерматит. Хроническое аллергическое воспалительное заболевание кожи, в основе которого лежат генетическая предрасположенность, нарушения со стороны нервной и эндокринных систем, а также барьерных функций кожи. Часто возникает в младенческом и раннем детском возрасте, но бывает также и у взрослых людей. При атопическом дерматите на коже конечностей, в области лица, шеи, груди возникают красные пятна, которые часто сопровождаются сильным зудом, чешутся. Пораженные участки кожи становятся более сухими, на них проявляется кожный рисунок и заметно шелушение.
— Контактный дерматит. Химические вещества, входящие в состав косметики или моющих средств, интенсивное трение, высокие или низкие температуры могут раздражать кожу или вызвать аллергическую реакцию. При контактном дерматите пораженный участок шелушится и краснеет, на нем могут появляться различные высыпания, сопровождаемые зудом.

Розацеа — распространенное хроническое воспалительное кожное заболевание, которое обычно возникает у взрослых обоих полов (чаще у женщин) 30–50 лет. Оно преимущественно поражает лицо, но также может затрагивать шею и зону декольте. Распространенность розацеа в Европе и США составляет от 1 до 20%. В России этот показатель, по данным эпидемиологических исследований, достигает 5%. Исследователи выделили несколько факторов, которые влияют на развитие заболевания:
— Генетический фактор. Исследования показали, что люди с розацеа имеют определенные профили генов, которые отличаются от людей со здоровой кожей.
— Фенотипические факторы (триггеры). Некоторые факторы окружающей среды воздействуют на организм и способствуют развитию клинических проявлений розацеа. Триггеры индивидуальны: на одни человек реагирует больше, чем на другие.
— Сосудистые нарушения, микроорганизмы (в частности, клещи рода Демодекс, которые могут усиливать воспаление при розацеа), дисфункция пищеварительного тракта, иммунные нарушения, психовегетативные расстройства, климатические и другие факторы также играют роль в развитии розацеа.
Розацеа поражает преимущественно центральную часть лица: лоб, нос, щеки и подбородок. Основные проявления розацеа:
— Эритема — интенсивное покраснение кожи, которое сначала возникает время от времени, а затем может наблюдаться постоянно;
— «Приливы» — эпизоды внезапного покраснения, которые связаны с приливом крови к лицу;
— Телеангиэктазии — мелкие кровеносные сосуды расширяются и становятся заметными;
— Папулы — воспалительные узелки красного цвета, которые имеют коническую или полушаровидную форму и размеры до 2–4 мм;
— Пустулы — воспалительные элементы в виде бугорков красного цвета, у которых есть верхушка с гнойным содержимым.
Также при розацеа могут быть вторичные признаки, которые чаще всего сочетаются с основными:
— жжение и болезненность в пораженных участках, которые могут сочетаться с шелушением;
— красные бляшки, возникающие при слиянии папул;
— сухая кожа центральной части лица;
— стойкий отек в области покраснений;
— поражение глаз: жжение, зуд, воспаление век;
— кожа становится неровной и бугристой, чаще всего на носу.
Если вы заметили, что кожа стала сухой, часто краснеет под действием каких-либо провоцирующих факторов, перечисленных выше, на ней появляются высыпания, шелушение, ощущается жжение, болезненность — это повод обратиться к специалисту — врачу-дерматологу. Врач задаст необходимые вопросы и по заболеванию проведет клинический осмотр, чтобы определиться с диагнозом. В некоторых случаях проводятся инструментальные и лабораторные тесты, чтобы подтвердить диагноз.
При розацеа дифференциальная диагностика проводится с кожными проявлениями ряда других заболеваний: системной красной волчанкой, себорейным дерматитом, контактным дерматитом и др.

Чтобы уменьшить сухость и шелушение, врач назначает лекарственные препараты и дает рекомендации по уходу за кожей с помощью специализированных дерматокосметических средств.
Розацеа — это хроническое заболевание, которое протекает с обострениями и ремиссиями (уменьшением симптоматики до состояния «чистой кожи». От розацеа не получится избавиться полностью, но заболевание можно контролировать, уменьшив частоту обострений и выраженность симптомов, а также увеличить длительность ремиссий. Есть несколько шагов на пути к этой цели:
Чтобы узнать о розацеа и способах ее лечения больше, а заодно пройти тест, который поможет понять, когда нужна консультация врача-дерматолога, — листайте дальше, чтобы попасть на сайт. Там также можно найти врача-специалиста, который проведет необходимую консультацию, более подробно расскажет про заболевание розацеа и подберет нужное лечение.
1. Mathis V, Kenny PJ. Neuroscience: Brain Mechanisms of Blushing. Curr Biol. 2018 Jul 23;28(14):R791-R792. doi: 10.1016/j.cub.2018.06.047. PMID: 30040940.
2. Cutlip Ii WD, Leary MR. Anatomic and physiological bases of social blushing: speculations from neurology and psychology. Behav Neurol. 1993;6(4):181-5. doi: 10.3233/BEN-1993-6402.
3. Аравийская Е. Р., Самцов А. В. Акне и розацеа – М.: ООО «ФАРМТЕК», 2021. – 400 с.
4. Drucker AM, Rosen CF. Drug-induced photosensitivity: culprit drugs, management and prevention. Drug Saf. 2011 Oct 1;34(10):821-37. doi: 10.2165/11592780-000000000-00000.
5. Nair PA, Badri T. Psoriasis. [Updated 2023 Apr 3]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK448194/
6. Ameer MA, Chaudhry H, Mushtaq J, Khan OS, Babar M, Hashim T, Zeb S, Tariq MA, Patlolla SR, Ali J, Hashim SN, Hashim S. An Overview of Systemic Lupus Erythematosus (SLE) Pathogenesis, Classification, and Management. Cureus. 2022 Oct 15;14(10):e30330. doi: 10.7759/cureus.30330.
7. Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов, 2020 г. https://www.rodv.ru/klinicheskie-rekomendacii/
8. Litchman G, Nair PA, Atwater AR, et al. Contact Dermatitis. [Updated 2023 Sep 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK459230/
9. Frazier W, Bhardwaj N. Atopic Dermatitis: Diagnosis and Treatment. Am Fam Physician. 2020 May 15;101(10):590-598.
10. Reinholz M, Tietze JK, Kilian K, Schaller M, Schöfer H, Lehmann P, Zierhut M, Klövekorn W, Ruzicka T, Schauber J. Rosacea - S1 guideline. J Dtsch Dermatol Ges. 2013 Aug;11(8):768-80; 768-79. English, German. doi: 10.1111/ddg.12101.
11. Круглова Л. С., Стенько А. Г. и соавт. Акне и розацеа. Клинические проявления, диагностика и лечение под ред. Л.С. Кругловой. ГЭОТАР-Медиа, 2022.
12. Исследование триггеров розацеа [Электронный ресурс]: National Rosacea Society https://www.rosacea.org/patients/rosacea-triggers/rosacea-triggers-survey
13. Ruocco E, Baroni A, Donnarumma G, Ruocco V. Diagnostic procedures in dermatology. Clin Dermatol. 2011 Sep-Oct;29(5):548-56. doi: 10.1016/j.clindermatol.2010.09.023.
14. Kang CN, Shah M, Tan J. Rosacea: An Update in Diagnosis, Classification and Management. Skin Therapy Lett. 2021 Jul;26(4):1-8.
15. Ивермектин (Ivermectinum) [Электронный ресурс]: Регистр лекарственных средств России. https://www.rlsnet.ru
16. Бримонидин (Brimonidinum) [Электронный ресурс]: Регистр лекарственных средств https://www.rlsnet.ru